Профилактика неалкогольной жировой болезни печени (НАЖБП) сводится к снижению метаболических рисков: контролю веса и талии, коррекции питания, регулярной физической активности, нормализации глюкозы и липидов, а также разумному мониторингу печёночных ферментов и фиброза. Большинство шагов безопасны для самостоятельного старта, но при отклонениях анализов нужен план с врачом.
Краткие практические выводы по профилактике НАЖБП

- Начинайте с управляемого: питание + ежедневная активность + сон; это базис для "неалкогольная жировая болезнь печени лечение" как стратегии снижения рисков.
- Ориентиры (обсудить индивидуально): умеренное снижение массы тела, улучшение HbA1c при предиабете/СД2, снижение/нормализация АЛТ при его повышении.
- Проверяйте не только АЛТ/АСТ, но и кардиометаболические факторы (давление, глюкоза, липиды) - печень часто "страдает вместе".
- "Гепатопротекторы" без коррекции образа жизни редко меняют исход; сперва - режим и причины.
- УЗИ может показать стеатоз, но не всегда отвечает на главный вопрос: есть ли фиброз; при рисках обсудите эластографию/оценку фиброза.
Почему развивается неалкогольная жировая болезнь печени (NAFLD)
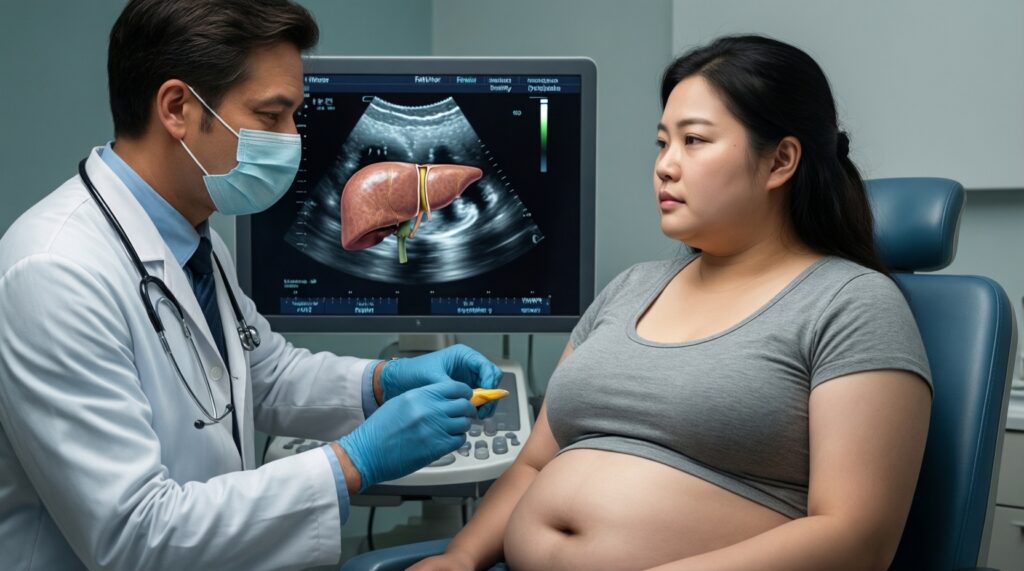
НАЖБП чаще развивается при инсулинорезистентности, абдоминальном ожирении, дислипидемии, гиподинамии, нарушениях сна, а также на фоне некоторых лекарств и эндокринных состояний. Это практическая точка входа в тему "жировой гепатоз печени симптомы и лечение": симптомы часто скудные, а причины - системные.
Кому подходит профилактический алгоритм ниже: людям с избыточной массой тела/талией, предиабетом или СД2, повышенными триглицеридами, умеренно повышенными АЛТ/АСТ, сидячей работой, семейным анамнезом ССЗ.
Когда не стоит действовать только самостоятельно (нужно очно/в ближайшие сроки):
- желтуха, потемнение мочи, выраженный зуд, нарастающие отёки, кровоточивость;
- быстрое ухудшение самочувствия, сильная слабость, лихорадка;
- значимое и/или нарастающее повышение печёночных ферментов, падение тромбоцитов, увеличение билирубина;
- подозрение на алкоголь-ассоциированное поражение печени, вирусные гепатиты, аутоиммунные болезни печени (по анализам/анамнезу);
- беременность, подростковый возраст, выраженные расстройства пищевого поведения - план лучше собирать с врачом.
Ранние признаки, маркеры и показания к обследованию
Ранние признаки часто неспецифичны: тяжесть справа под рёбрами, утомляемость, набор веса, рост талии. Поэтому опирайтесь на маркеры риска и базовые тесты, а не только на самочувствие.
Что понадобится для безопасного старта и контроля
- Измерения дома: вес 1-2 раза в неделю, окружность талии 1 раз в 2-4 недели, давление, дневник питания/активности (любое приложение/заметки).
- Анализы (по согласованию с врачом): АЛТ, АСТ, ГГТ, билирубин, щелочная фосфатаза, альбумин; глюкоза натощак и/или HbA1c; липидный профиль; ОАК (в т.ч. тромбоциты).
- Инструментально: УЗИ печени при подозрении на стеатоз; при повышенных рисках фиброза - обсуждение эластографии и расчётных индексов риска (врачом).
Когда обследование особенно показано
- АЛТ/АСТ повышены и держатся при повторных анализах.
- Есть СД2/предиабет, гипертриглицеридемия или выраженное увеличение талии.
- На УЗИ уже описан стеатоз/"жировая инфильтрация".
- Планируется длительный приём потенциально гепатотоксичных препаратов (по назначению врача) или уже есть полипрагмазия.
| Что выбираем | Для кого чаще подходит | Быстрый практический вывод | На что смотреть в динамике |
|---|---|---|---|
| Средиземноморский стиль питания | Большинству, особенно при дислипидемии | Упор на рыбу, овощи, цельные продукты; проще держать долго | Талия, липиды, АЛТ (если был повышен) |
| Умеренно-низкоуглеводный план | При тяге к сладкому, предиабете/СД2 (под контролем) | Снижайте сахар/рафинированные крахмалы, белок распределяйте равномерно | HbA1c, самочувствие, устойчивость к срывам |
| Ходьба + силовые 2-3 раза/нед | Новичкам, при болях/лишнем весе | Самый "безопасный минимум": снижает инсулинорезистентность и улучшает тонус | Шаги/минуты, пульс, восстановление |
| Интервальные нагрузки (по готовности) | Тренированным, без противопоказаний | Эффективно по времени, но требует контроля интенсивности | Переносимость, ЧСС, давление |
Питание и диетические стратегии для защиты печени
Ниже - пошаговая инструкция, которую можно адаптировать под цель "диета при жировом гепатозе печени" (и для профилактики, и как базис, если стеатоз уже обнаружен). Смысл - устойчивый дефицит калорий, меньше ультрапереработанных продуктов, контроль сахара и алкоголя, достаточно белка и клетчатки.
-
Зафиксируйте исходную точку на 7 дней.
1 неделю записывайте еду/перекусы/напитки и время приёмов пищи. Это выявляет главные "утечки" калорий: сладкие напитки, перекусы, большие порции вечером.- Отдельно отметьте алкоголь и сладкие напитки (в т.ч. соки).
- Параллельно измерьте талию и вес (одинаковые условия).
-
Соберите тарелку из базовых блоков.
В каждом приёме пищи оставьте: источник белка + овощи/клетчатка + умеренная порция сложных углеводов и/или полезных жиров. Это снижает "качели" глюкозы и голода.- Белок: рыба, птица, яйца, творог/йогурт без сахара, бобовые.
- Клетчатка: овощи, зелень, ягоды, цельные крупы в разумных порциях.
-
Уберите главный триггер стеатоза в быту: жидкие калории и сахар.
Сладкие напитки и десерты - частая причина "невидимого" профицита. Заменяйте их водой, несладким чаем/кофе, фруктами в порции, йогуртом без добавок.- Правило замены: сначала меняйте напитки, потом перекусы, потом ужин.
- Если тянет на сладкое - добавьте белок/клетчатку в предыдущий приём пищи.
-
Ограничьте алкоголь как фактор риска.
При риске НАЖБП безопаснее воспринимать алкоголь как необязательный продукт: он мешает снижению веса и может усиливать нагрузку на печень. Если отказаться сложно - обсудите с врачом индивидуальные ограничения. -
Поставьте измеримые ориентиры на 8-12 недель.
Практичные цели: уменьшение талии, снижение массы тела (как ориентир часто выбирают 5-10% при избытке веса), улучшение HbA1c при нарушениях углеводного обмена, тенденция к снижению АЛТ при исходном повышении. Фиксируйте 1-2 показателя, а не всё сразу.- Если есть СД2/предиабет: ориентируйтесь на динамику HbA1c по плану врача.
- Если АЛТ повышен: повторный контроль обычно планируют после периода изменений образа жизни (сроки - по врачебной тактике).
Быстрый режим
- Уберите сладкие напитки и "жидкие калории" на 14 дней.
- Добавьте 2 порции овощей/зелени в день и белок в каждый приём пищи.
- Ходьба ежедневно + 2 короткие силовые тренировки в неделю (по самочувствию).
- Сон по расписанию; поздние перекусы замените на заранее запланированный лёгкий ужин.
- Через 6-8 недель оцените талию/вес и обсудите анализы (АЛТ/АСТ, HbA1c, липиды), если есть риски.
Физическая активность: программы, интенсивности и адаптация
Цель - регулярность и наращивание нагрузки без "героизма". Для печени критично улучшение чувствительности к инсулину и уменьшение висцерального жира, а это достигается сочетанием аэробной и силовой активности.
Чек-лист: вы движетесь в правильном направлении
- Вы двигаетесь минимум 5 дней в неделю (пусть даже по 10-20 минут).
- Есть 2-3 силовые сессии в неделю (тренажёры/резинки/свой вес) без усиления боли.
- Нагрузка прогрессирует: больше минут, больше шагов или чуть выше интенсивность раз в 1-2 недели.
- После тренировки вы восстанавливаетесь за 24-48 часов (нет "разбитости" на 3-4 дня).
- Пульс/одышка соответствуют уровню: можете говорить фразами, не "задыхаетесь" на каждом слове.
- Снижается талия или улучшается посадка одежды, даже если вес стоит.
- Сон и дневная бодрость улучшаются, уменьшается тяга к сладкому.
- Нет красных флагов: боль в груди, обмороки, выраженная одышка - при них нагрузку прекращают и обращаются к врачу.
Медицинские и фармакологические подходы к снижению риска
Запросы уровня "как лечить жировую печень препараты" и "препараты для печени при жировом гепатозе" встречаются часто, но в реальной практике медикаменты - лишь часть стратегии и почти всегда вторичны по отношению к весу, глюкозе и липидам. Врач выбирает тактику после исключения других причин поражения печени и оценки риска фиброза.
Частые ошибки, которые мешают печени
- Пытаться "вылечить печень" таблеткой без изменения питания и активности. В итоге стеатоз и метаболические риски сохраняются.
- Самостоятельно назначать гепатопротекторы. Можно упустить время для коррекции диабета/дислипидемии или пропустить другое заболевание печени.
- Игнорировать лекарства, которые реально снижают кардиометаболический риск (по назначению врача). Для многих пациентов приоритет - контроль СД2, давления и липидов.
- Резко худеть или садиться на экстремальные диеты. Устойчивость важнее скорости; резкие ограничения повышают риск срывов и проблем с желчным пузырём.
- Считать нормальный АЛТ гарантией "здоровой печени". Стеатоз и даже фиброз могут быть при "нормальных" ферментах - оценка должна быть комплексной.
- Не учитывать алкоголь и "праздничные" паттерны. Даже редкие эпизоды могут обнулять прогресс по весу и самоконтролю.
- Не пересматривать список препаратов и БАДов. Часть средств может влиять на печень или на аппетит/вес; корректировки делает врач.
- Откладывать лечение апноэ сна и хронического недосыпа. Сон напрямую связан с аппетитом и инсулинорезистентностью.
Мониторинг, цели лечения и алгоритм действий в практике
Мониторинг нужен, чтобы понять, работает ли план, и не пропустить прогрессирование. Цели формулируйте как набор измеримых ориентиров: динамика талии/веса, HbA1c при нарушениях углеводного обмена, АЛТ (если был повышен), а при рисках - оценка фиброза по назначению врача.
Алгоритм действий на 12 недель
- Недели 1-2: уберите сладкие напитки, соберите "тарелку", начните ходьбу; зафиксируйте сон и стресс-триггеры.
- Недели 3-6: добавьте 2-3 силовые тренировки в неделю; стабилизируйте режим питания в будни.
- Недели 7-12: корректируйте порции и "опасные" приёмы пищи (вечер/выходные); держите регулярность активности.
- Контроль: сравните талию/вес с исходными; при исходных отклонениях обсудите повторные анализы (АЛТ/АСТ, HbA1c, липиды) и дальнейшие шаги.
Альтернативные варианты, когда они уместны
- Ведение с эндокринологом - если есть СД2/предиабет, трудности со снижением веса, выраженная инсулинорезистентность; фокус на HbA1c и противорисковой терапии.
- Ведение с гастроэнтерологом/гепатологом - если ферменты стойко повышены, есть признаки фиброза, сомнения в диагнозе (не только НАЖБП).
- Диетолог + поведенческая поддержка - если есть переедание на стрессе, ночные перекусы, повторяющиеся срывы; цель - устойчивый режим, а не "идеальная диета".
- ЛФК/реабилитолог - при болях в суставах/спине, ожирении высокой степени, низкой переносимости нагрузки; цель - безопасный вход в тренировки.
Ответы на практические запросы пациентов и врачей
Если на УЗИ написали "стеатоз", это уже болезнь?
Стеатоз - признак накопления жира в печени; он требует оценки причин и рисков, но не равен циррозу. Дальше важны метаболический профиль и оценка фиброза по показаниям.
Какие "жировой гепатоз печени симптомы и лечение" встречаются чаще всего на практике?
Часто симптомов нет или они размытые (усталость, тяжесть справа). "Лечение" в основе - снижение веса/талии, питание, активность и контроль глюкозы/липидов; таблетки - только по показаниям врача.
Что реально означает запрос "неалкогольная жировая болезнь печени лечение"?
В реальности это план снижения кардиометаболических рисков и контроля фиброза. Основной эффект дают питание, движение, сон и терапия сопутствующих состояний (СД2, дислипидемия, гипертония) по назначению.
Можно ли самому решить вопрос "как лечить жировую печень препараты"?
Самостоятельно - нет: сначала нужно исключить другие причины поражения печени и понять, есть ли фиброз. Если препараты и нужны, их подбирают под профиль рисков (глюкоза, липиды, вес) и сопутствующие диагнозы.
Работают ли "препараты для печени при жировом гепатозе" без диеты?
Без изменений образа жизни эффект обычно ограничен: причины стеатоза остаются. Используйте лекарства только как часть плана, который выстраивается врачом.
Какая "диета при жировом гепатозе печени" наиболее практична?
Та, которую вы сможете соблюдать месяцами: меньше сахара и ультрапереработанных продуктов, больше цельной еды, белка и клетчатки, контроль порций. Выбирайте стиль питания, который вписывается в ваш быт, и отслеживайте талию.



