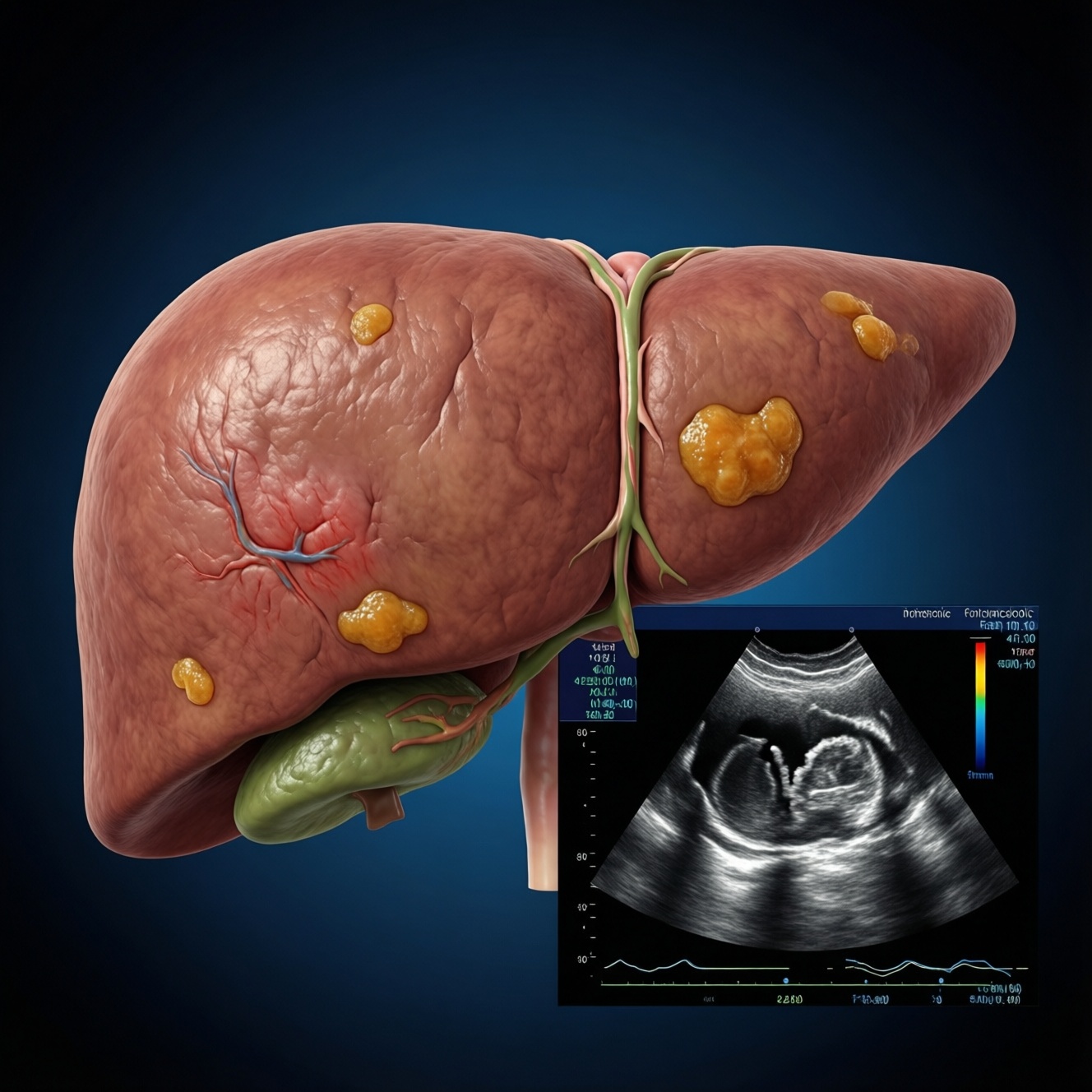
Неалкогольная жировая болезнь печени (НЖБП) - накопление жира в печени у людей без значимого потребления алкоголя, часто связанное с инсулинорезистентностью и метаболическими факторами. Болезнь долго протекает скрыто, а жалобы неспецифичны. Ключ к выявлению - оценка рисков, базовые анализы, УЗИ/эластография и расчёт неинвазивных шкал фиброза.
Сводка клинических аспектов НЖБП
- НЖБП включает стеатоз, стеатогепатит (НАСГ) и фиброз вплоть до цирроза; выраженность фиброза определяет прогноз.
- Нормальные АЛТ/АСТ не исключают клинически значимый фиброз; ориентируйтесь на комплексную оценку.
- Первичная стратификация риска: FIB-4 (возраст, АСТ, АЛТ, тромбоциты) + визуализация печени.
- Типичные "маски" - усталость, умеренная тяжесть в правом подреберье, метаболический синдром, повышение ГГТ/триглицеридов.
- Основа ведения - снижение кардиометаболического риска и устойчивые изменения питания и активности; "гепатопротекторы" не заменяют это.
- Фармакология обсуждается индивидуально при НАСГ/высоком риске фиброза, а не "на всякий случай".
Что такое неалкогольная жировая болезнь печени: определение и стадии
НЖБП - зонтичный термин для спектра состояний, при которых в гепатоцитах накапливается жир, а ключевой этиологический критерий - отсутствие иных доминирующих причин (алкогольная болезнь, вирусные гепатиты, лекарственно-индуцированное поражение, редкие наследственные патологии).
Стадии обычно рассматривают как континуум: простой стеатоз (жир без выраженного воспаления), затем неалкогольный стеатогепатит (НАСГ: воспаление и повреждение клеток печени), далее - прогрессирование фиброза и риск цирроза/портальной гипертензии. На практике важнее не "название стадии", а наличие НАСГ и степень фиброза.
Термин "жировой гепатоз" в быту часто используют как синоним стеатоза и НЖБП. Поэтому запросы вроде "как вылечить жировой гепатоз" и "лечение жирового гепатоза печени" корректнее переводить в клиническую задачу: подтвердить НЖБП, исключить альтернативы и определить риск фиброза.
Патогенез и ключевые факторы риска, приводящие к жировой инфильтрации
В основе - дисбаланс поступления/синтеза жирных кислот в печени и их утилизации, на фоне инсулинорезистентности и хронического низкоинтенсивного воспаления. Повреждение усиливают липотоксичность, окислительный стресс и дисфункция митохондрий, что у части пациентов приводит к НАСГ и фиброзу.
- Инсулинорезистентность: усиливает липолиз в жировой ткани и приток свободных жирных кислот в печень.
- Висцеральное ожирение: ассоциируется с более высоким риском НАСГ и фиброза, чем избыточная масса тела без абдоминального компонента.
- Дислипидемия: гипертриглицеридемия/низкий HDL часто сопутствуют и отражают метаболический контекст болезни.
- Нарушения углеводного обмена: предиабет/СД2 повышают вероятность прогрессирования.
- Обструктивное апноэ сна: эпизоды гипоксии могут усиливать воспаление и фиброгенез.
- Лекарственные влияния: некоторые препараты/гормональные воздействия способны провоцировать стеатоз или ухудшать течение - учитывайте анамнез.
- Генетическая предрасположенность: меняет индивидуальную чувствительность к метаболическим факторам.
Скрытые и нетипичные симптомы НЖБП: ранние сигналы и маскирующие состояния

НЖБП часто не имеет "печёночных" симптомов. Неспецифические жалобы легко списать на стресс, возраст или "желчный", поэтому ориентируйтесь на контекст: метаболические факторы риска + любые устойчивые, повторяющиеся сигналы.
Мини-сценарии из практики (когда стоит подумать о НЖБП)
- Случайная находка на УЗИ: пациент без жалоб, в протоколе - "диффузные изменения/стеатоз". Действие: исключить вторичные причины, рассчитать FIB-4, оценить метаболические риски.
- Усталость и снижение работоспособности: анализы "почти нормальные", но есть абдоминальное ожирение/предиабет. Действие: не ограничиваться АЛТ/АСТ; добавить ГГТ, тромбоциты, альбумин, расчёт шкал, визуализацию.
- Периодическая тяжесть справа: пациент лечит "желчный" спазмолитиками, эффекта мало. Действие: оценить печень и метаболический профиль, а не только желчный пузырь.
- Повышенная ГГТ или умеренно повышенные трансаминазы: при отрицательных маркерах вирусных гепатитов. Действие: думать о НЖБП и лекарственных/алкогольных факторах, пересмотреть рацион и медикаменты.
- Пациент с СД2/гипертонией: приходит "за обследованием сердца", печень не беспокоит. Действие: включить НЖБП в кардиометаболический чек-лист и оценить риск фиброза.
- Апноэ сна и храп: на фоне метаболического синдрома. Действие: параллельно с сомнологией оценить вероятность НАСГ/фиброза.
Состояния, которые чаще всего "прикрывают" НЖБП
- Функциональные жалобы ЖКТ, дискомфорт после еды, метеоризм (неспецифично).
- Желчнокаменная болезнь/дискинезия (сопутствуют, но не объясняют всё).
- Гипотиреоз и лекарственные воздействия (могут усиливать стеатоз).
- Алкоголь в "малых дозах", который пациент недооценивает (важна верификация потребления).
Практическая диагностика: лабораторные маркеры, визуализация и шкалы оценки фиброза
Диагностика НЖБП - это не "найти жир", а определить риск прогрессирования. Начинайте с исключения частых альтернатив и затем быстро переходите к стратификации фиброза: именно она меняет тактику и частоту наблюдения.
Что заказать на первичном этапе (и зачем)
- АЛТ/АСТ, ГГТ, ЩФ, билирубин, альбумин: общий профиль повреждения/холестаза и синтетической функции.
- ОАК с тромбоцитами: тромбоцитопения может быть ранним маркером портальной гипертензии/значимого фиброза.
- Глюкоза/HbA1c, липидограмма: оценка метаболического контекста, без которого "неалкогольная жировая болезнь печени лечение" превращается в симптоматическую терапию.
- HBsAg, anti-HCV: исключение вирусных гепатитов как альтернативной причины.
- Анамнез препаратов и алкоголя: без этого диагноз НЖБП часто ставят преждевременно.
Неинвазивная оценка фиброза: практичные ограничения
- FIB-4: удобен для первичного "отсева"; типовые пороги в практике: <1,3 - низкая вероятность значимого фиброза; >2,67 - высокая вероятность (нужна углублённая оценка/направление).
- NAFLD Fibrosis Score: дополнительная шкала, полезна при спорных случаях; интерпретируйте вместе с клиникой.
- УЗИ: хорошо выявляет умеренный/выраженный стеатоз, но плохо оценивает ранний фиброз и зависит от оператора.
- Эластография (в т.ч. транзиентная): помогает оценить жёсткость печени; результаты зависят от воспаления, застойных явлений, качества измерений.
- Биопсия: не рутинный шаг; обсуждается при диагностической неопределённости или при подозрении на НАСГ/прогрессирование, когда результат реально изменит тактику.
| Ситуация/находка | Что это может значить при НЖБП | Какой тест/шаг уточняет | Практичная трактовка результата |
|---|---|---|---|
| Неспецифическая усталость, "нет симптомов печени" | НЖБП часто протекает скрыто; ориентируйтесь на риски | FIB-4 + метаболический профиль + УЗИ | Даже при нормальных трансаминазах продолжайте оценку фиброза, если есть факторы риска |
| АЛТ/АСТ умеренно повышены | Возможен НАСГ, но повышение неспецифично | Исключение вирусных/лекарственных причин, повтор анализа, FIB-4 | Ориентируйтесь на динамику и общий риск; один анализ не подтверждает стадию |
| ГГТ повышена при "чистом" билирубине | Частая находка при метаболическом контексте | Липидограмма, HbA1c, УЗИ/эластография | Не трактуйте как "застой желчи" без подтверждения; оцените НЖБП и сопутствующие факторы |
| УЗИ: стеатоз | Подтверждает жир, но не степень фиброза | FIB-4/шкалы + эластография при среднем/высоком риске | Стеатоз ≠ НАСГ; тактика зависит от фиброза и кардиометаболического риска |
| FIB-4 < 1,3 | Низкая вероятность значимого фиброза | Наблюдение + коррекция факторов риска | Вести в первичном звене; пересчитывать при изменении клиники/анализов |
| FIB-4 > 2,67 | Высокая вероятность значимого фиброза | Эластография/направление к гепатологу | Уточнить стадию, исключить альтернативы, определить интенсивность наблюдения |
Лечение и управление заболеванием: фармакология, модификация образа жизни и показания к вмешательствам
Запросы "неалкогольная жировая болезнь печени лечение" и "лечение жирового гепатоза печени" чаще всего упираются в одно: без коррекции метаболических факторов стойкого эффекта не будет. Лекарства могут дополнять стратегию, но не подменяют её.
База: образ жизни и питание
- Питание: "диета при жировом гепатозе печени" должна быть реалистичной и долгосрочной: дефицит калорий при избытке массы тела, акцент на цельные продукты, ограничение сладких напитков и ультрапереработанных продуктов.
- Активность: регулярная аэробная нагрузка + силовая поддерживают чувствительность к инсулину и помогают удерживать массу тела.
- Сон и апноэ: коррекция апноэ и режима сна снижает метаболическую нагрузку и улучшает приверженность.
- Алкоголь: даже "малые дозы" могут искажать картину и мешать восстановлению; согласуйте индивидуальные ограничения.
Фармакология: где уместна, а где создаёт ложную безопасность
- Если пациент спрашивает "препараты для печени при жировом гепатозе", сначала уточните цель: лечение НАСГ/фиброза, контроль дислипидемии/СД2 или симптоматическая поддержка. Цели требуют разных решений.
- Не назначайте "гепатопротекторы" вместо стратификации фиброза и управления рисками; это частая причина потери времени.
- При среднем/высоком риске фиброза обсуждайте терапию, которая одновременно улучшает кардиометаболические показатели, и ведите совместно со специалистами (эндокринолог/гепатолог).
Типичные ошибки и мифы, которые мешают ответить на вопрос "как вылечить жировой гепатоз"
- Оценивать успех только по "нормализации АЛТ", игнорируя вес, HbA1c, липиды и риск фиброза.
- Ставить диагноз НЖБП без исключения вирусных/лекарственных причин и без уточнения алкоголя.
- Считать, что УЗИ "видит степень цирроза" так же надёжно, как риск фиброза по шкалам и эластографии.
- Начинать с лекарств и БАДов, не согласовав план питания и активности на 8-12 недель вперёд.
- Не лечить сопутствующие состояния (СД2, дислипидемия, гипертония, апноэ сна), хотя именно они определяют общий прогноз.
Мониторинг и прогноз: частота наблюдения, критерии ухудшения и стратегия предотвращения осложнений
Частоту наблюдения определяйте по риску фиброза и по динамике метаболических факторов. При низком риске фиброза фокусируйтесь на устойчивости изменений образа жизни и периодической переоценке риска; при высоком - ускоряйте дообследование и ведите совместно со специалистом.
Критерии, при которых тактику нужно пересмотреть
- Рост FIB-4 из "низкого" диапазона в "промежуточный/высокий".
- Появление признаков снижения синтетической функции (например, снижение альбумина) или тромбоцитов без другой причины.
- Устойчивая тенденция к ухудшению гликемии/липидов, несмотря на терапию и изменения питания.
- Клинические признаки декомпенсации (отеки, асцит, кровоточивость) - требует срочной маршрутизации.
Мини-алгоритм ведения в первичном звене (практичный псевдокод)
- Подозрение на НЖБП по рискам/УЗИ/анализам → собрать алкогольный и лекарственный анамнез.
- Сдать базовые анализы (АЛТ/АСТ, ГГТ, билирубин, альбумин, ОАК с тромбоцитами, HbA1c, липиды) + исключить HBV/HCV.
- Рассчитать FIB-4.
- Если FIB-4 < 1,3 → план питания/активности + контроль метаболики; повторная оценка риска при изменениях или по плану наблюдения.
- Если FIB-4 1,3-2,67 → добавить эластографию/углублённую оценку; рассмотреть консультацию специалиста.
- Если FIB-4 > 2,67 → направить к гепатологу, ускорить стадирование, определить интенсивность мониторинга и тактику терапии.
Контрольный чек-лист самопроверки (врач и пациент)
- Исключены частые альтернативы (вирусные гепатиты, лекарственные влияния, алкогольный фактор) до постановки НЖБП.
- Риск фиброза оценён неинвазивно (минимум FIB-4), а не только по АЛТ/АСТ и УЗИ.
- Составлен конкретный план питания и активности, а не просто рекомендация "похудеть" или "беречь печень".
- Определены точки контроля (какие анализы/когда, при каких изменениях обращаться раньше).
- Сопутствующие кардиометаболические состояния включены в план лечения, а не вынесены "за скобки".
Ответы на частые клинические сомнения по НЖБП
Можно ли иметь НЖБП при нормальных АЛТ и АСТ?
Да. Нормальные трансаминазы не исключают стеатоз и даже значимый фиброз, поэтому используйте шкалы (например, FIB-4) и визуализацию по показаниям.
Если на УЗИ написали "стеатоз", это уже диагноз НАСГ?
Нет. УЗИ подтверждает наличие жира, но не различает простой стеатоз и НАСГ; для тактики важнее оценка фиброза и клинического риска.
Какие "препараты для печени при жировом гепатозе" нужны всем?
Универсального набора нет. Базой остаются питание, физическая активность и контроль метаболических факторов; фармакологию подбирают по сопутствующим состояниям и риску фиброза.
Что считать основой, если пациент спрашивает "как вылечить жировой гепатоз"?
Уточнить диагноз (исключить альтернативы), оценить риск фиброза и сделать план устойчивых изменений питания и активности с контрольными точками. Без этого "лечение" обычно сводится к кратковременным курсам без результата.
Нужно ли всем делать эластографию?
Нет. При низком риске по FIB-4 эластография часто не нужна сразу; при промежуточном/высоком риске она помогает уточнить стадирование и маршрутизацию.
Как связаны "диета при жировом гепатозе печени" и прогноз?
Питание влияет на массу тела, инсулинорезистентность и липиды, а значит - на вероятность прогрессирования. Важна не "короткая диета", а долгосрочный, выполнимый рацион.