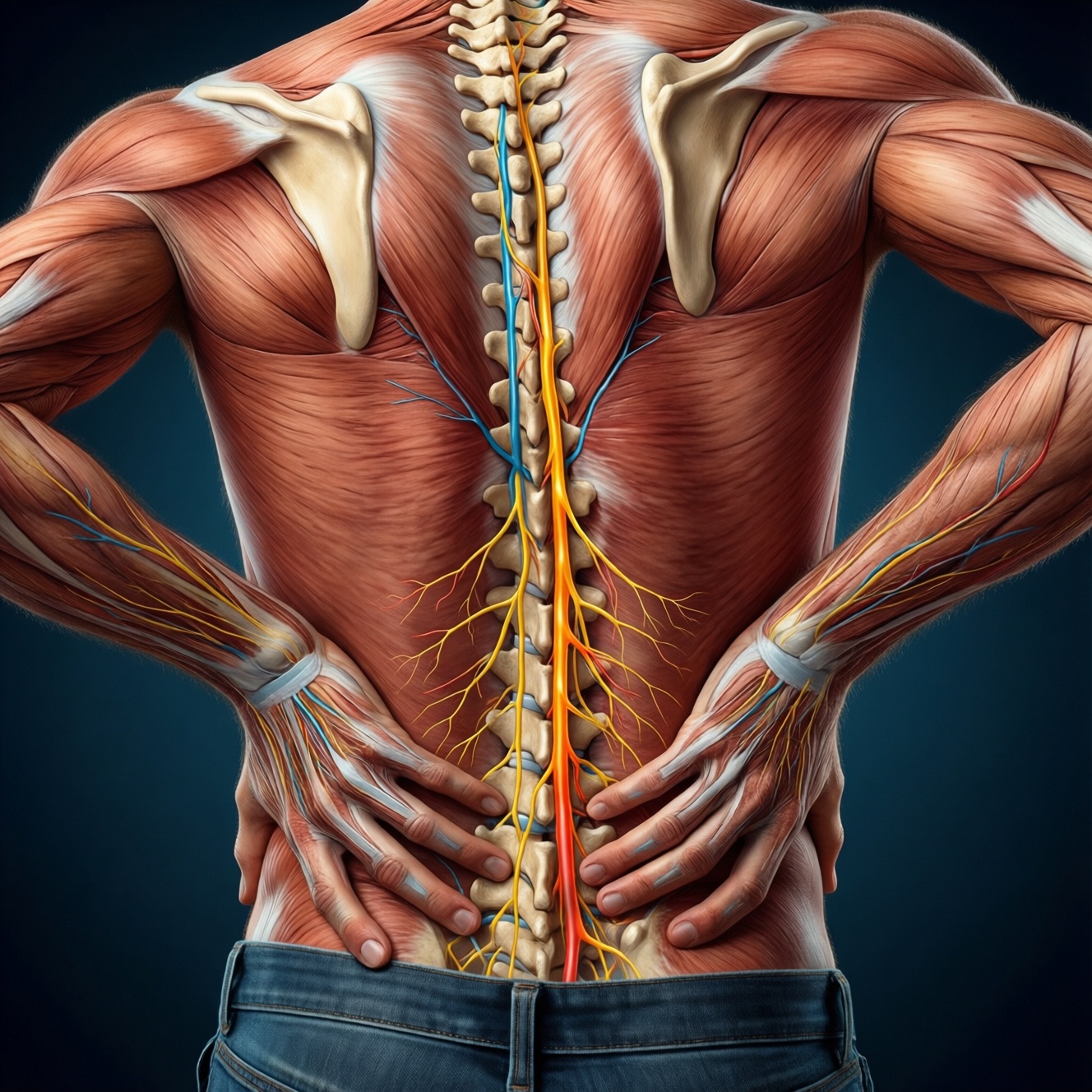
Боль в спине чаще всего связана с мышечным перенапряжением, реже - с раздражением нервного корешка или структурной проблемой позвоночника (диск, фасеточные суставы). Разница определяется по характеру боли, зоне отдачи, неврологическим признакам и реакции на движения. Правильная дифференциация помогает выбрать тактику и понять, когда нужна срочная консультация.
Краткая клиническая сводка
- Мышечная боль обычно локальная, "тянущая", усиливается при нагрузке и пальпации, без выраженного онемения и слабости.
- Нейропатическая (корешковая) боль часто "стреляет" по ходу ноги/руки, сопровождается покалыванием, онемением, изменением рефлексов.
- Структурная (позвоночная) боль чаще механическая: зависит от позы и разгрузки, может усиливаться при разгибании/скручивании, иногда сочетается с утренней скованностью.
- Одиночная МРТ-находка не равна диагнозу: важнее совпадение снимка с симптомами и осмотром.
- Первые 24-48 часов важны: бережная активность, грамотное обезболивание и контроль "красных флагов".
- Если есть слабость, нарастающее онемение, нарушения мочеиспускания/дефекации или лихорадка - нужен немедленный осмотр.
Распространённые мифы о боли в спине: что вводит в заблуждение
Миф 1: "Если болит, значит точно грыжа". На практике типичная острая боль в пояснице после нагрузки чаще имеет мышечно-связочный характер. Даже при наличии протрузии/грыжи на МРТ клинически значимой она становится, когда совпадает с корешковыми симптомами и неврологическими находками.
Миф 2: "Надо полностью лежать, пока не пройдёт". Длительный постельный режим ухудшает переносимость нагрузки и усиливает "охранительное" напряжение. В большинстве случаев полезнее дозированная активность в пределах переносимой боли с избеганием провоцирующих движений.
Миф 3: "Сильная боль = обязательно опасно". Интенсивность не всегда отражает угрозу: мышечный спазм может болеть резко, а серьёзные причины иногда стартуют умеренно. Оценка строится на симптомах риска (неврология, температура, травма, онкологический анамнез) и динамике.
Миф 4: "Снимок всё решит". Визуализация дополняет, а не заменяет клинический осмотр. Одинаковые изменения на МРТ могут встречаться у людей с болью и без неё; лечат пациента и синдром, а не "картинку".
Механизмы боли: мышечная, нейропатическая и структурная - в чём разница
- Мышечная (миофасциальная): перегрузка, микротравмы, защитный спазм; боль локальная, часто с "триггерными" точками, усиливается при пальпации и статике.
- Нейропатическая (корешковая): раздражение/компрессия нервного корешка (например, диском), воспалительный компонент; боль жгучая/стреляющая, возможна аллодиния, парестезии, выпадение чувствительности.
- Структурная (позвоночная, механическая): фасеточные суставы, диск, связки, нестабильность; характерно влияние позы, разгрузки, специфических движений (разгибание/ротация/наклон).
- Смешанные варианты: мышечный спазм может сопровождать корешковый синдром; структурная боль провоцирует вторичное мышечное напряжение.
- Центральная сенситизация: при длительной боли повышается чувствительность нервной системы; симптомы становятся "шире" первичного повреждения и хуже коррелируют с нагрузкой.
Клинические признаки и таблица сопоставления: как отличить мышечную, нервную и позвоночную боль

Ориентируйтесь на повторяемые клинические сценарии - они помогают понять, в каком направлении двигаться до обследований и какого специалиста искать (иногда нужен именно врач по боли в спине, а не "случайный" профиль).
- После непривычной нагрузки: локальная боль в пояснице/межлопаточной зоне, болезненность при надавливании, "отдача" не по ходу нерва - чаще мышечный вариант.
- Боль "стреляет" в ягодицу/ногу: усиливается при кашле/чихании, есть онемение в стопе или по наружной поверхности голени - вероятен корешковый компонент.
- Боль усиливается при разгибании и стоянии, уменьшается в положении сидя/с наклоном вперёд - чаще механическая (фасеточная/стенотическая) доминанта.
- Утренняя скованность + улучшение после разминки: возможно воспалительное происхождение; требуется очная оценка и исключение системных причин.
- Повторяющиеся "прострелы" при одинаковом движении: ищите триггерный паттерн (нерв/диск/сустав) и провокационные тесты на осмотре.
| Признак | Мышечная (миофасциальная) | Нейропатическая (корешковая) | Структурная (позвоночная, механическая) |
|---|---|---|---|
| Тип боли | Тянущая, ноющая, "схватывает", локальная | Стреляющая, жгучая, "током", по ходу нерва | Глубокая, механическая, "по оси", часто позозависимая |
| Иррадиация | Может "отдавать" рядом, но не дерматомно | Чётко в ногу/руку, часто до стопы/кисти | Обычно в ягодицу/бедро неглубоко; реже ниже колена без неврологии |
| Неврологические симптомы | Обычно нет онемения/слабости | Онемение, покалывание, снижение рефлексов/силы | Обычно нет выпадений, если нет корешкового вовлечения |
| Что провоцирует | Пальпация, статическая нагрузка, неудобная поза | Натяжение нерва, кашель/чихание, некоторые наклоны | Определённые движения (разгибание/ротация), длительная ходьба/стояние |
| Тесты на осмотре | Триггерные точки, ограничение из-за спазма | Тесты натяжения (SLR/Ласега), неврологический дефицит | Провокация фасеток, оценка объёма движений, паттерн разгрузки |
| Что обычно помогает | Тепло/движение в щадящем режиме, ЛФК, миорелаксация по показаниям | Противовоспалительная тактика, нейропатические анальгетики по назначению, блокады по показаниям | ЛФК и стабилизация, коррекция нагрузки, иногда инъекционные методы; хирургия - при строгих показаниях |
Какие исследования и тесты подтверждают причину: от неврологического осмотра до МРТ
Задача обследования - подтвердить клиническую гипотезу и не пропустить опасные причины. "Максимум снимков сразу" редко улучшает исход, если нет признаков риска.
Что обычно достаточно на первом этапе
- Сбор анамнеза: связь с нагрузкой/травмой, характер иррадиации, ночная боль, температура, потеря веса, онкологический анамнез, лекарства.
- Неврологический осмотр: сила мышц, рефлексы, чувствительность по дерматомам, тесты натяжения нервов.
- Ортопедические тесты: объём движений, провокация фасеточных суставов, оценка походки и контроля таза.
Когда и какие методы визуализации уместны
- МРТ: полезно при подозрении на корешковый синдром с дефицитом, при стойких симптомах и планировании инвазивного лечения; помогает оценить, соответствуют ли межпозвоночная грыжа симптомы и лечение клинической картине.
- КТ: информативнее для костных структур (травма, выраженные дегенеративные изменения) и в ситуациях, где МРТ недоступна/противопоказана.
- Рентген: ограничен при боли без травмы; полезен при подозрении на деформации, нестабильность по показаниям врача.
- ЭНМГ: помогает уточнить поражение нерва при спорной картине или длительном течении.
Целевая терапия по типу причины: консервативные методы, инъекции, хирургия
Запрос "боль в спине лечение" часто приводит к универсальным советам, но терапия должна быть привязана к механизму боли и рискам. Основные ошибки - лечить "грыжу на снимке" без корешковой симптоматики и игнорировать неврологический дефицит.
Быстрые практические советы: что делать если болит спина в первые 48 часов
- Оцените красные флаги: слабость в ноге/руке, нарастающее онемение, нарушения мочеиспускания/дефекации, лихорадка, недавняя травма, выраженная ночная боль.
- Выберите щадящую активность: короткие прогулки, смена поз каждые 30-60 минут; избегайте подъёма тяжестей, глубоких наклонов и скручиваний.
- Локальная разгрузка: удобная поза сна, поддержка поясницы валиком; при корешковой боли часто легче с умеренным сгибанием в тазобедренных.
- Обезболивание по инструкции и противопоказаниям: не превышайте дозы, не комбинируйте НПВП "вдвойне"; при сомнениях согласуйте схему очно.
- Проверьте неврологию в динамике: сравните силу (подъём на носок/пятку), чувствительность, распространение боли утром и вечером; ухудшение - повод ускорить визит.
Типичные направления лечения и частые промахи
- Мышечная боль: ранняя дозированная активность и ЛФК эффективнее пассивных процедур в одиночку; промах - "разминать через сильную боль" в остром периоде.
- Корешковая боль: при клинике "защемление нерва в спине лечение" подразумевает не только обезболивание, но и оценку дефицита; промах - затягивать с осмотром при слабости.
- Структурная механическая боль: ключ - восстановление контроля движений и стабилизации; промах - длительно носить жёсткий корсет без плана активной реабилитации.
- Инъекции: уместны, когда есть чёткая мишень и цель (снять воспаление, выиграть время для ЛФК); промах - делать "курс уколов в спину" без диагноза.
- Хирургия: рассматривается при стойком корешковом болевом синдроме с подтверждённой компрессией и/или при прогрессирующем дефиците; промах - рассчитывать на операцию как на замену реабилитации.
Острые симптомы и критерии немедленной консультации или госпитализации
- Нарастающая слабость в стопе/кисти, "подкашивание" ноги, невозможность встать на носок/пятку.
- Нарушение функции тазовых органов: задержка/недержание мочи, недержание кала, онемение в области промежности.
- Лихорадка, выраженная интоксикация, недавняя инфекция, иммунодефицит.
- Недавняя значимая травма или остеопороз с подозрением на перелом.
- Необычная ночная боль, прогрессирование без связи с движением, онкологический анамнез.
Мини-алгоритм: если присутствует любой пункт выше → не ждать "пока отпустит", а в тот же день обратиться за неотложной оценкой. Если красных флагов нет, но боль с отдачей и онемением держится или усиливается несколько дней → планово, но без затягивания, запишитесь к специалисту (невролог/ортопед/реабилитолог или профильный врач по боли в спине).
Практический пример: после подъёма тяжести появилась боль в пояснице, на следующий день "прострел" в ногу до стопы и онемение большого пальца. При осмотре выявляется снижение чувствительности по дерматому и положительный тест натяжения - это повод рассматривать корешковый синдром и сопоставлять клинику с данными МРТ, а не ограничиваться "массажем от спазма".
Типичные сомнения пациентов и краткие ответы
Как понять, что боль мышечная, а не "что-то с позвоночником"?
Мышечная боль чаще локальная и воспроизводится пальпацией/статической нагрузкой, без онемения и слабости. Если боль "стреляет" по ноге/руке и есть нарушения чувствительности, вероятнее вовлечение нерва.
Нужно ли делать МРТ сразу при первом эпизоде?
Не всегда: при отсутствии красных флагов и неврологического дефицита стартуют с осмотра и консервативной тактики. МРТ уместнее, когда есть стойкая корешковая симптоматика или планируется инвазивное лечение.
Если на МРТ нашли грыжу, это и есть причина боли?
Не обязательно: находка должна совпадать с зоной боли, дерматомом и неврологическими признаками. В противном случае грыжа может быть сопутствующей, а ведущая причина - мышечно-суставная.
Что делать если болит спина и боль отдаёт в ногу?
Проверьте наличие слабости, нарастающего онемения и нарушений тазовых функций. При таких симптомах нужен срочный осмотр; без них - плановый визит и избегание движений, усиливающих прострел.
Когда "защемление нерва" считается опасным?
Опасные признаки - прогрессирующая слабость, выпадение чувствительности, нарушения мочеиспускания/дефекации. В этих случаях требуется неотложная медицинская оценка.
Какие методы чаще всего бесполезны в одиночку?
Пассивные процедуры без плана активной реабилитации редко дают устойчивый эффект. Основу восстановления обычно составляет дозированная активность и ЛФК, подобранные под механизм боли.